Dores & Distúrbios
Distonia
Contrações musculares involuntárias que causam movimentos repetitivos ou de torção.
A distonia pode afetar uma ou mais partes do corpo e, às vezes, o corpo todo. A condição pode ser leve ou grave.
Indivíduos com distonia sofrem frequentemente de contrações musculares involuntárias anormais que podem muitas vezes interferir nas funções cotidianas, como caminhar, dormir, comer e falar.
Tipos de distonia
Existem dois tipos de distonia:
- Distonia primária – uma doença da qual a distonia é o único sintoma (nenhuma outra patologia);
- Distonia secundária – o efeito de um outro problema de saúde, como acidente vascular cerebral ou infecção. Ela também pode resultar de uma lesão, como um traumatismo craniano.
Opções de tratamento para a distonia
Embora a distonia não tenha cura, há diversos tratamentos disponíveis para aliviar os sintomas.
Injeções de medicamentos
Este tratamento envolve a injeção de medicamentos diretamente nos músculos afetados.
Terapias medicamentosas
Há muitos medicamentos que são comumente usados para tratar a distonia. Não há um único medicamento que funcione para todos e vários testes podem ser necessários para determinar qual é o mais apropriado para você.
Rizotomia e palidotomia
Cirurgias medulares como a rizotomia ou palidotomia.
Terapia de estimulação cerebral profunda (ecp) para a distonia
A ECP é uma terapia de estimulação do cérebro que oferece um método reversível ajustável de tratamento para a distonia. O tratamento usa um dispositivo médico implantado, semelhante a um marca-passo, que cria uma estimulação elétrica em regiões do cérebro que precisam de tratamento. A estimulação dessas regiões permite que os circuitos do cérebro que controlam o movimento funcionem melhor.
A terapia ECP é projetada para controlar alguns dos sintomas primários da distonia, como espasmos musculares, torções, contrações involuntárias, postura e movimentos descontrolados.
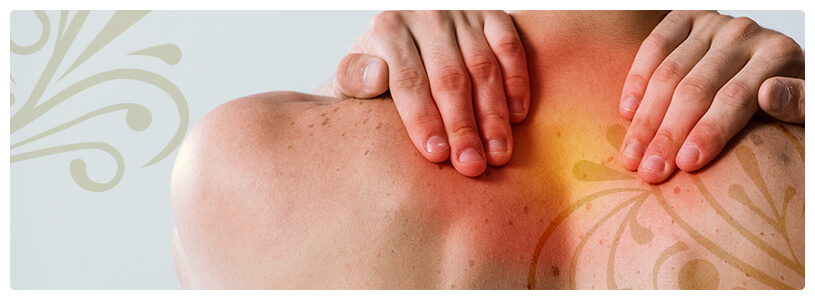
Dor crônica no ombro
O bloqueio do nervo supra escapular (BNSE) é um método eficaz e seguro no tratamento da dor em enfermidades crônicas que acometem o ombro, como lesão irreparável do manguito rotador, artrite reumatoide, tendinite calcária, câncer, sequelas de AVC e capsulite adesiva.
- A dor no ombro é a terceira no ranking das queixas mais comuns nos consultórios médicos;
- Não espere para buscar ajuda especializada. Quanto mais o tempo passa, mais demorado é o tratamento;
- A terapia geralmente é multidisciplinar e abrange medicamentos, fisioterapia e acupuntura;
- Dieta equilibrada também faz parte do tratamento, pois reduz fator inflamatório do corpo.
A dor no ombro é bastante comum e se encontra em terceiro lugar na lista das queixas mais frequentes nos consultórios médicos, perdendo apenas para as dores na lombar e nos joelhos. Estima-se que ela afete de 16% a 26% da população em geral e que, todos os anos, uma em cada dez pessoas procure ajuda médica.
A dor pode aparecer de repente, quando é chamada de aguda ou pode durar um tempo, tornando-se crônica. Na maioria das vezes, a sensação dolorosa é localizada, mas algumas pessoas sentirão que o incômodo irradia para o cotovelo. Outras relatam ter uma dor que se estende para as regiões escapular (parte de trás das costas) ou cervical (no pescoço).
Dor Crônica
Pode ser sintoma de doenças existentes ou não ter qualquer causa demonstrável em exames, sendo, portanto, a própria doença.
Toda dor que perdura por mais de três meses seguidos, é acompanhada de mudanças do sistema nervoso central.
Toda dor crônica induz à neuroinflamação, neuroplasticidade e neurodegeneração, mecanismos que perpetuam e até mesmo aumentam o sinal doloroso.
Dor aguda
A dor é um sinal de alerta fundamental que nos mostra que algo está errado, ou seja, que alguma parte do nosso corpo está sendo ferida.
Dor nas costas
Dores na coluna são cada vez mais frequentes e afetam não somente pessoas com idade mais avançada. O público mais jovem (incluindo crianças e adolescentes) também manifesta queixas recorrentes nos consultórios médicos. Mas nem toda dor nesta região implica a existência de um problema mais grave.
A dor nas costas pode originar na coluna vertebral, músculos, nervos ou a partir de outras estruturas na região. Ela também pode ter origem em outros órgãos e se irradiar para as costas, como: cólica renal ou ovariana, infecções, infarto do miocárdio e outros problemas.
A dor na coluna que está relacionada a problemas ósseos normalmente podem ser: alterações degenerativas nos discos intervertebrais ou articulações; escorregamento de vértebras; desvios dos eixos normais da coluna; acometimento da coluna por patologias como hérnia de disco, artrose, estenose do canal vertebral, osteofitose, dentre outras doenças.
Mielopatia cervical
A mielopatia cervical é uma lesão na medula espinhal na altura do pescoço.
Além do envelhecimento natural do nosso corpo como as alterações degenerativas levando a compressão medular cervical, outras causas podem levar a essa lesão, como doenças inflamatórias, traumas e tumores.
A dor mielopática é um tipo de dor central que se origina após lesão completa, incompleta ou subclínica das vias somato-sensoriais, especialmente do trato espinotalâmico.
Sua incidência varia enormemente (5-94%). Acomete a área em que a sensibilidade está comprometida, aparecendo meses ou anos após a lesão.
A dor é descrita como uma sensação de amortecimento desagradável, queimor ou "formigamento", frequentemente de caráter constante, podendo apresentar períodos de exacerbação. Ocasionalmente são descritos dois tipos distintos de dor, uma de caráter crônico constante e outra intermitente e intensa com distribuição radicular ou por dermátomo, com característica de "choque". Frequentemente este segundo tipo de dor está associado a comprometimento radicular concomitante ao comprometimento medular ou está localizado no nível da lesão medular, na área de transição da zona de sensibilidade normal para a comprometida.
Nevralgia de Arnold
A neuralgia do nervo occipital maior (também chamado de nervo de Arnold) aflige muitos pacientes. Devido a sua ocorrência na região nucal, muitas vezes, é encarada como um tipo de cefaleia tensional ou, até mesmo, como a famosa enxaqueca. Pode ser causada por compressão e/ou inflamação de estruturas nervosas.
Sintomas da nevralgia de Arnold
A nevralgia de Arnold se manifesta geralmente por crises de dor intensa e com aparecimento repentino que duram alguns minutos. Essas dores irradiam da parte de trás da nuca até a região dos olhos, daí serem chamadas de dor de capacete. Na maioria das vezes, a dor só se apresenta de um dos lados da cabeça. O paciente também sofre com náuseas e cansaço visual.
As crises de nevralgia de Arnold podem ser desencadeadas por uma pressão sobre o nervo afetado, exposição ao frio ou movimentos bruscos do pescoço. Além disso, o paciente pode se queixar de sensação de queimação e hipersensibilidade do couro cabeludo.
Diagnóstico da nevralgia de Arnold
Exame clínico deve ser complementado por exame de imagem cervical.
Tratamento da nevralgia de Arnold
O tratamento deve iniciar com correção postural e exercícios físicos. Caso tais indicações não sejam suficientes para aliviar a dor, medicamentos poderão ser prescritos. Entre eles, destaco os antidepressivos tricíclicos, os inibidores seletivos da receptação de serotonina, carbamazepina, oxcarbazepina, gabapentina e pregabalina. Não sendo isso resolutivo pode-se indicar infiltrações com anestésico (bloqueio teste) ou radiofrequência. Aliás, estudos randomizados defendem que esse último procedimento é mais efetivo no controle álgico que a simples instilação de analgésico (1). As cirurgias são reservadas para os casos onde há falha de todas as possibilidades anteriores (2). A neuromodulação do nervo occipital é uma opção para os casos refratários com resultados satisfatórios a longo prazo (3). Fato é que seguindo o algoritmo adequado a chance de sucesso no controle de tal circunstância é alta. Vale ressaltar que o uso de colar cervical não está indicado para tal situação, pois pode promover maior irritação da área.
1- Randomized, double-blind, comparative-effectiveness study comparing pulsed radiofrequency to steroid injections for occipital neuralgia or migraine with occipital nerve tenderness
Steven P. Cohen, B. Lee Peterlin, [...], and Zirong Zhao
2-Neuralgias of the Head: Occipital Neuralgia
Il Choi and Sang Ryong Jeon
Additional article information
3-Occipital Nerve Stimulation for the Treatment of Patients With Medically Refractory Occipital Neuralgia: Congress of Neurological Surgeons Systematic Review and Evidence-Based
Cinesiofobia
É o medo de sentir dor com qualquer movimento. A pessoa para de fazer qualquer exercício, fica mais tempo deitada ou sentada se protegendo, parece um robô ao caminhar. O círculo vicioso se instala, não se mexe porque dói e dói porque não se mexe.
Este comportamento torna a dor crônica, física e mentalmente.
O que fazer?
Mudar este comportamento através de um programa de exercícios com progressão muito lenta, mostrando que não vai sentir dor, após a execução dos mesmos. Melhor iniciar com a fisioterapia aquática, o exercício aquático reduz o peso corporal em relação a ação da gravidade, as articulações ficam mais livres, e os movimentos podem ser feitos mais devagar, ou até parados só exercitando a respiração diafragmática, sentindo o movimento do abdômen contra a resistência da água, contra a pressão hidrostática, o empuxo e a turbulência.
É necessário adaptar ao movimento outra vez libertá-lo do medo de sentir dor. Mudar este medo psicológico, que pode passar a ser patológico e se tornar físico. Este trabalho deve ser muito lento, meticuloso.
Precisamos mudar este quadro mental, comportamental e consequentemente físico. É necessário retirar a dor de dentro da cabeça para poder liberar o físico.
Síndrome do Túnel do Carpo
Síndrome do túnel do carpo é uma neuropatia resultante da compressão do nervo mediano no canal do carpo, estrutura anatômica que se localiza entre a mão e o antebraço. Através desse túnel rígido, além do nervo mediano, passam os tendões flexores que são revestidos pelo tecido sinovial. Qualquer situação que aumente a pressão dentro do canal provoca compressão do nervo mediano e a síndrome do túnel do carpo.
Causas
A causa principal da síndrome do túnel do carpo é a L.E.R. (Lesão do Esforço Repetitivo), gerada por movimentos repetitivos como digitar ou tocar instrumentos musicais. Existem também causas traumáticas (quedas e fraturas), inflamatórias (artrite reumatoide), hormonais e medicamentosas.
Sintomas
O principal sintoma é a parestesia, uma sensação de formigamento, de dormência, que se manifesta mais à noite e ocorre fundamentalmente na área de enervação do nervo mediano.
Diagnóstico
Dois testes ajudam a estabelecer o diagnóstico: o teste de Phalen e o teste de Tinel.
Ultrassom.
Eletroneuromiografia.
Recomendações
- Tente evitar atividades que impliquem movimentos de flexo-extensão do punho;
- Lembre-se de que alterações dos hormônios da tireoide e doenças como diabetes podem acarretar neuropatias compressivas. Procure o médico se tiver sensação de formigamento nas mãos;
- Mulheres no climatério estão mais sujeitas à síndrome do túnel do carpo, por causa da queda na produção de estrógeno;
- Sente-se corretamente e apoie braços e punhos quando usar o computador. Não se esqueça de que seu uso inadequado é um fator de risco para L.E.R. e a síndrome do túnel do carpo.
Tratamento
Imobilização e analgesia.
Infiltrações locais.
Bloqueio do nervo mediano.
Cirurgias
O uso excessivo de smartphones está associado a maior incidência de parestesias e dor.
The Effect of Carpal Tunnel Changes on Smartphone Users
Changes in the Thickness of Median Nerves Due to Excessive Use of Smartphones

